漫谈4 | 颈动脉管壁MRI成像发展史
2025-07-25 10:52:14 by admin ![]() 609
609
我们曾按时间线、研究者、和临床应用的角度,从不同维度捋了一遍颈动脉管壁MRI成像技术的发展史(漫谈1 | 颈动脉管壁MRI成像发展史,漫谈2 | 颈动脉管壁MRI成像发展史,漫谈3 | 颈动脉管壁MRI成像发展史),大致了解了磁共振技术如何实现对斑块负荷和斑块成分的识别,以及如何逐渐用于临床。
今天我们就从研究主题角度,专项了解下每一个细分技术的发展。斑块内出血作为明确的斑块易损特征,已经引起影像科和神经内科大夫的极大重视,然而这种认识也是经历了一定的时间积累和经验验证:斑块内出血的成像→组织学验证→炎症关联→卒中等不良临床事件关联。
文献详情列举如下:
01
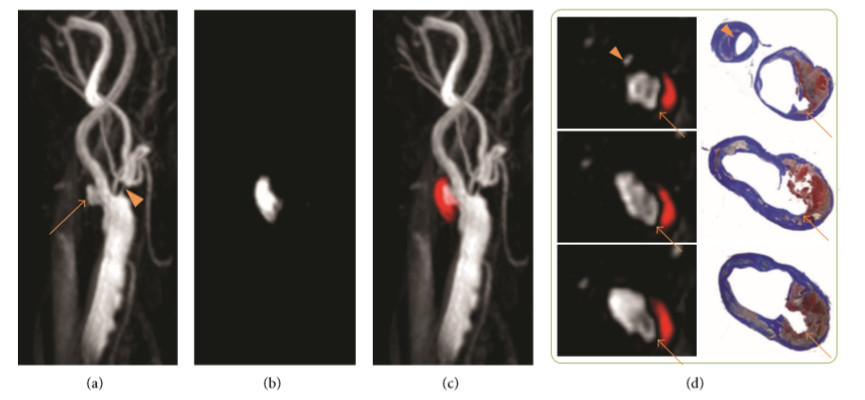
2003年,Kerwin W等在Cirlulation发文,基于磁共振测量斑块内新生血管,并进行了组织学验证
02
2006年,Kerwin W等发现,基于动态增强MRI识别的斑块内新生血管与颈动脉粥样硬化斑块炎症有关。
方法:纳入27名接受颈动脉内膜切除术的患者, 每一位受试者都经1.5T GE MRI扫描,以颈动脉分叉处为中心进行成像,病变颈动脉处每个采集重复进行10次,重复间隔为15秒,在序列中第二张图像同时注射钆造影剂。随着时间的推移,跟踪斑块内的图像强度,并使用动力学模型估计血浆体积分数 (Vp, fractional plasma volume) 和体积转移常数 (K trans)。Vp和K trans反映血供、血管通透性和细胞外空间。计算与组织学成分(包括巨噬细胞、新生血管、脂质坏死核、钙化、疏松基质和致密纤维组织等)何心血管风险临床标志物的Pearson 相关系数。
结果:K trans 的测量值与巨噬细胞 (r = 0.75, P <0.001)、新生血管 (r = 0.71, P <0.001) 和疏松基质 (r = 0.50, P =0 .01) 含量正相关,与高密度脂蛋白水平(r = -0.66,P <0.001)负相关。与非吸烟者相比,吸烟者的 K trans 的测量值显著较高。Vp 的测量值与巨噬细胞 (r = 0.54, P = .004)、新血管系统 (r = 0.68, P <0 .001)、和疏松基质 (r = 0.42, P = .03) 含量正相关。
结论:K trans 与炎症组织学标志物之间的相关性表明,K trans 是斑块炎症标志物,K trans 与促炎性心血管危险因素(高密度脂蛋白和吸烟)进一步支持了这一点。
03
2012年,Kerwin W等发表综述,MRI可以识别斑块负荷(管壁厚度等)和斑块成分(斑块内出血,纤维富脂质核等),用于评估卒中风险,可使临床隐源性卒中和无症状颈动脉斑块患者受益。
背景:临床上一般把颈动脉斑块造成的管腔狭窄率作为评估卒中风险的指标,并以此来指导是否进行手术(颈动脉内膜剥脱术和颈动脉支架置入术)。然而,一方面,国际大型多中心研究NASCET证明对有症状的重度狭窄患者行颈动脉内膜剥脱术,只能降低患者17 %的卒中风险;ACAS研究证明,对无症状的重度狭窄患者行颈动脉内膜剥脱术,效果一般,随后,他汀等药物因其在治疗方面的显著效果而广泛应用于临床,在一定程度上削弱了手术的收益。另一方面,诸多研究也已经证明,大部分的患者的斑块并没有造成管腔狭窄,依然很高危。
综合以上,我们可以知道:仅仅以狭窄为标准,筛查患者,评估风险会造成误诊(斑块狭窄但不高危的患者过度医疗)和漏诊(斑块不狭窄但是很高危的患者的得不到有效的治疗)。MRI管壁成像为评估卒中风险提供新思路
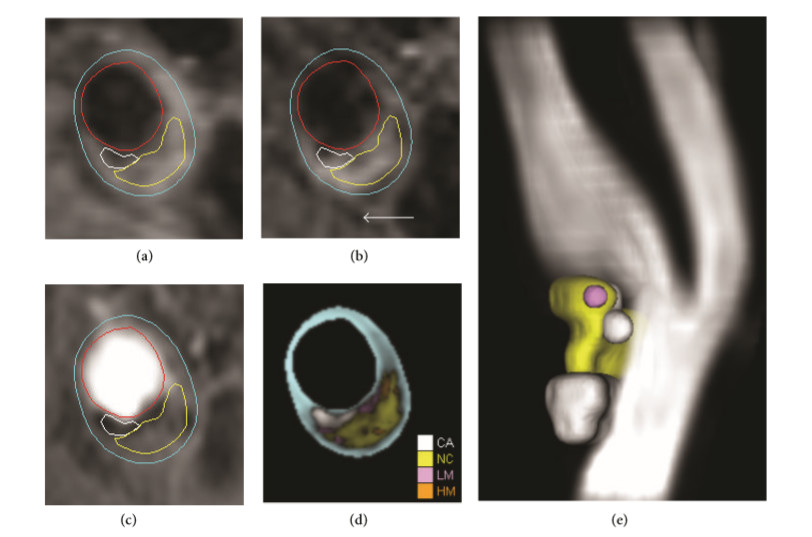
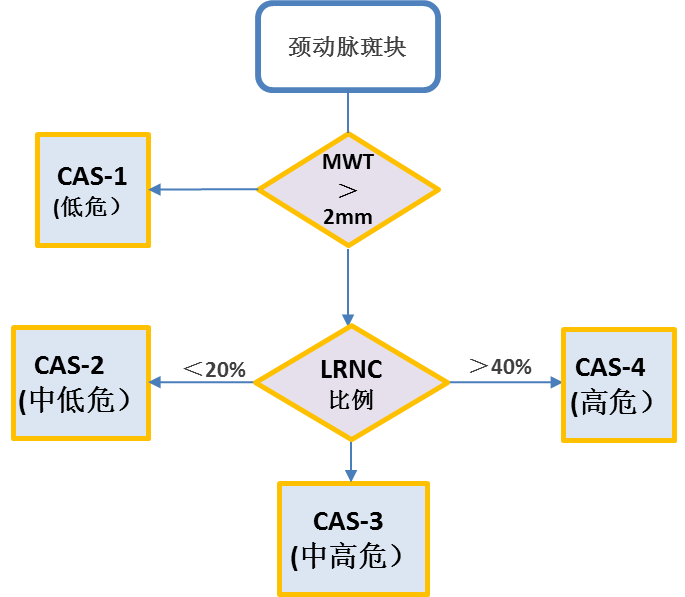
斑块负荷:斑块负荷,指描述斑块大小的指数,一般包括斑块体积,面积,厚度等,其中以最大管壁厚度(Max Wall Thickness,MWT)和标准化管壁指数(Normal Wall Index,NWI)。研究证明,斑块造成的管腔狭窄率与斑块负荷关系不大
斑块成分:管壁MRI成像可以有效识别斑块成分(纤维帽完整还是破裂,脂质核大小,斑块内出血有无,以及钙化是否凸出管腔),并与病理学检查结果一致。
04
斑块内出血与临床事件的相关文献列举:
Robert M et al. “Symptomatic patients with mild and moderate carotid stenosis: plaque features at MRI and association with cardiovascular risk factors and statin use.” Stroke vol. 41,7 (2010): 1389-93. 中等度狭窄患者斑块内出血发生率更高,年龄增长,斑块内出血 几率更高 Parmar, Jaywant P et al. “Magnetic resonance imaging of carotid atherosclerotic plaque in clinically suspected acute transient ischemic attack and acute ischemic stroke.” Circulation vol. 122,20 (2010): 2031-8. AHA VI型斑块(存在斑块内出血)与同侧急性TIA/IS发作相关,是事件发生的独立标志特征
Kurosaki, Yoshitaka et al. “Association between carotid atherosclerosis plaque with high signal intensity on T1-weighted imaging and subsequent ipsilateral ischemic events.” Neurosurgery vol. 68,1 (2011): 62-7; discussion 67. 患有颈动脉斑块并伴有斑块内出血再发脑梗塞的风险更高

 京公网安备 11010502042883号
京公网安备 11010502042883号