2025-08-01 09:34:29 by admin  447
447
 导读:PARISK研究旨在探索颈动脉斑块特征对缺血性中风复发风险的预测价值,进而精准筛查高危患者,优化中风二级预防策略。现有决策主要基于狭窄程度,而PARISK研究假设,通过MRI、MDCTA、超声及TCD评估斑块特征,可识别狭窄小于70%但风险较高的患者。研究采用前瞻性多中心队列设计,纳入300名近期发病患者,进行影像学及生物标志物分析,并随访两年。主要终点为同侧复发性缺血性事件或MRI新发缺血性病变。
导读:PARISK研究旨在探索颈动脉斑块特征对缺血性中风复发风险的预测价值,进而精准筛查高危患者,优化中风二级预防策略。现有决策主要基于狭窄程度,而PARISK研究假设,通过MRI、MDCTA、超声及TCD评估斑块特征,可识别狭窄小于70%但风险较高的患者。研究采用前瞻性多中心队列设计,纳入300名近期发病患者,进行影像学及生物标志物分析,并随访两年。主要终点为同侧复发性缺血性事件或MRI新发缺血性病变。
前期我们曾介绍过一些基于PARISK队列的研究成果:
今天,我们对队列详情简要翻译如下:
背景:缺血性中风是欧洲第二大常见死因,每年导致近110万人死亡。动脉粥样硬化是临床脑血管事件的重要病因,其病理生理学机制可归因于动脉粥样硬化颈动脉斑块引起的脑栓塞或颈动脉管腔狭窄导致的低灌注。目前,对于脑血管事件的患者是否进行颈动脉内膜切除术(CEA)的决定主要基于管腔狭窄程度。CEA对同侧颈动脉狭窄程度为70%-99%的有症状患者具有显著的益处。然而,对于同侧狭窄程度在30%-69%的有症状患者,手术的益处则较为有限。多项研究表明,易损斑块特征与脑栓塞相关。易损动脉粥样硬化斑块的特征包括富含脂质核心坏死(LRNC)、薄或破裂的纤维帽(FC)、炎症细胞的存在、溃疡以及斑块内出血(IPH)。最近的研究表明,通过磁共振成像(MRI)评估的IPH、LRNC以及薄或破裂的FC与脑血管事件相关。基于多排CT(MDCT)的研究发现,溃疡、大的钙化和LRNC在动脉粥样硬化性缺血性中风的症状性患者中更为常见。然而,目前尚未开展MDCT的前瞻性研究。多项前瞻性研究探讨了超声(US)检查对复发性缺血性中风的预测价值,但结果存在矛盾。通过经颅多普勒(TCD)检测到的微栓子可以预测短期同侧缺血性中风。然而,这些研究均为单一模态研究或样本量较小。因此,PARISK研究假设在颈动脉狭窄程度小于70%的患者中,单独或联合使用MRI、MDCT血管造影(MDCTA)、US和TCD评估斑块易损性标志物,可以提高缺血性中风复发风险的预测效果。研究方法:斑块风险研究(Plaque at Risk,PARISK)是荷兰的一项前瞻性多中心队列研究,研究对象为近期(<3个月)因颈动脉区域缺血出现神经症状且同侧颈动脉狭窄程度小于70%且未计划进行颈动脉内膜切除术或支架植入术的患者。在基线时,300名患者将接受颈动脉的MRI、MDCTA和US检查。此外,还将进行脑部MRI、大脑中动脉的TCD以及血液采集。两年后,将对150名患者重复进行颈动脉影像学检查。所有患者都将接受随访脑部MRI,并在研究结束前定期进行临床随访(流程图如下)。主要终点是同侧复发性缺血性中风、短暂性脑缺血发作(TIA)和/或随访脑部MRI上出现的新发同侧缺血性脑病变。临床事件由神经科医生验证。统计分析:将使用Cox比例风险模型计算斑块参数与终点事件关联的风险。重点关注以下四个斑块参数:- MDCTA评估钙化相对于同侧颈动脉斑块体积的比例;
首先对数据进行单变量分析,随后调整年龄、性别和主要心血管危险因素,最后调整其他斑块参数。此外,还将探讨微栓子数量、超声灰度值、血管壁运动、MRI斑块成分体积、MRI纤维帽状态、MDCTA斑块体积与终点之间的关联。结论:PARISK是一项前瞻性多中心研究,研究人群为 1)近期(<3个月)因颈动脉区域缺血出现神经症状;2)且同侧颈动脉狭窄程度小于70%;3)且未计划进行CEA或支架植入术的症状性患者。该研究的主要目标是确定MRI、MDCTA、US或TCD或其组合是否能够帮助提高对中风高风险患者的识别。

![]() 447
447  导读:PARISK研究旨在探索颈动脉斑块特征对缺血性中风复发风险的预测价值,进而精准筛查高危患者,优化中风二级预防策略。现有决策主要基于狭窄程度,而PARISK研究假设,通过MRI、MDCTA、超声及TCD评估斑块特征,可识别狭窄小于70%但风险较高的患者。研究采用前瞻性多中心队列设计,纳入300名近期发病患者,进行影像学及生物标志物分析,并随访两年。主要终点为同侧复发性缺血性事件或MRI新发缺血性病变。
导读:PARISK研究旨在探索颈动脉斑块特征对缺血性中风复发风险的预测价值,进而精准筛查高危患者,优化中风二级预防策略。现有决策主要基于狭窄程度,而PARISK研究假设,通过MRI、MDCTA、超声及TCD评估斑块特征,可识别狭窄小于70%但风险较高的患者。研究采用前瞻性多中心队列设计,纳入300名近期发病患者,进行影像学及生物标志物分析,并随访两年。主要终点为同侧复发性缺血性事件或MRI新发缺血性病变。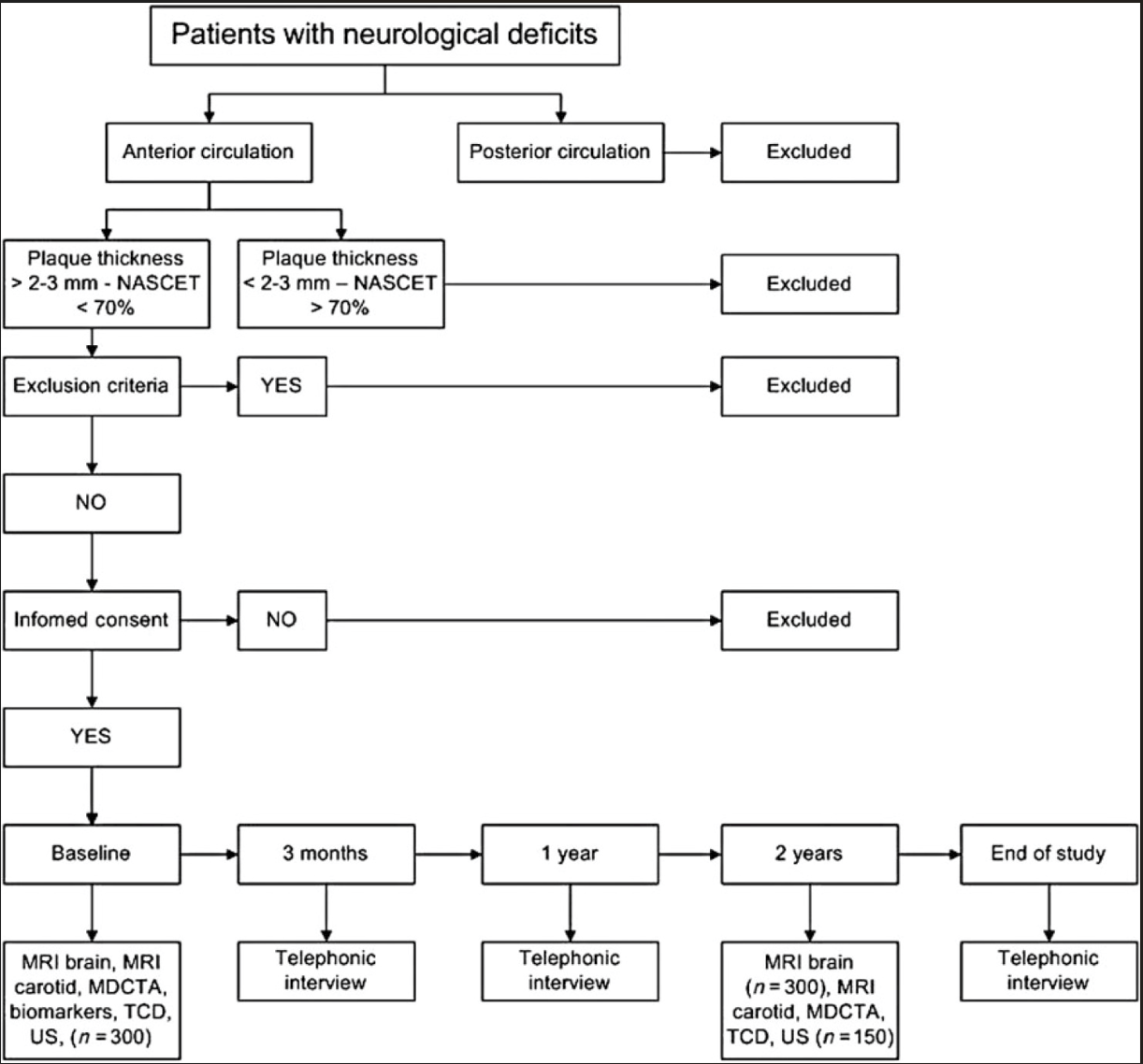


 京公网安备 11010502042883号
京公网安备 11010502042883号