谁在卒中后更容易痴呆?一项全国研究揭示社会经济地位的影响
2025-08-01 10:02:14 by admin ![]() 385
385

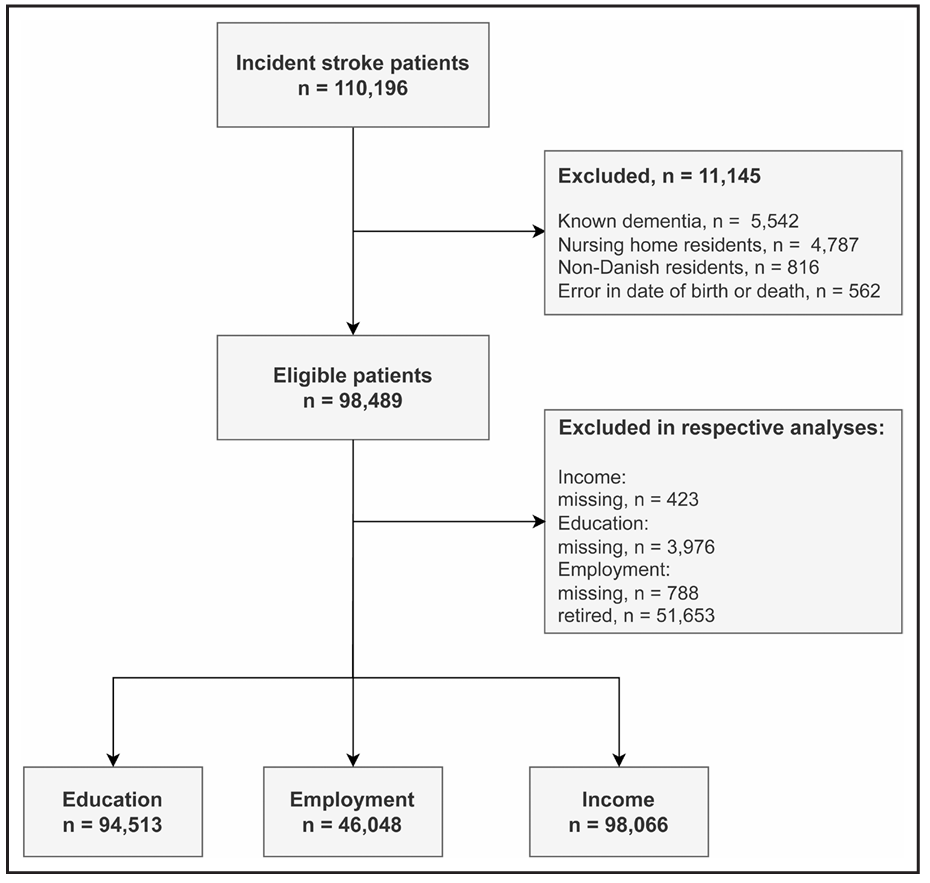
数据来源:丹麦拥有由税收资助的全民免费公共卫生系统,所有居民可免费获得医疗服务。每位丹麦居民拥有终身唯一的个人识别码(CPR号),用于链接来自多个国家级登记系统的个体化数据:
卒中患者由丹麦卒中登记系统识别。该登记系统是所有住院卒中患者的强制性注册系统,据报告其卒中诊断的敏感性为97%。
药物使用数据来自药品销售登记系统,记录了所有配药信息。
诊断信息来自国家患者登记系统(NPR),该系统包含所有公立医院诊所的ICD-10诊断记录。
出生、移民、迁出和死亡信息来自丹麦人口登记系统。
有关收入、教育程度和就业状况的信息则来自丹麦统计局的数据库。
社会经济地位定义(SES)
收入:取卒中前5年内的家庭年总收入(含工资、转移支付、退休金、利息和资本收入)的均值,然后分为高、中、低三组。
教育:依据国际教育分类标准划分为三类:低(初中及以下)、中(高中或职业教育)、高(大专及以上)。
就业状况:来自劳动力市场登记系统。按卒中发生前五年的就业状态分为“有就业”和“无就业”两组,已退休者不纳入该变量的分析。
卒中后痴呆(PSD):PSD定义为卒中后在NPR中记录的ICD-10痴呆诊断,或开具痴呆治疗药物处方。在丹麦,公立医院的神经科、精神科或老年科专科医生负责评估并诊断痴呆,并开具相关治疗药物。在一些重度痴呆症状的病例中,也可能由全科医生进行诊断。
统计方法:使用泊松回归模型评估各SES变量与PSD发生率的关联
结果:中位随访时间4.2年(四分位距 2.1–7.3 年),随访期间,共有5680人被诊断为痴呆,发病率约为12.1/1000人年。在调整年龄、性别、移民状态后,低SES人群的PSD风险显著较高:

进一步分层分析显示,女性、移民及年龄<70岁人群中,这种风险差异更加显著。此外,低SES人群也更可能被诊断为“未明确分型”的痴呆(即诊断未由专科医生完成),提示其可能在诊断质量和治疗干预上也存在劣势。
结论:即使在全民免费医疗的国家,社会经济差异仍深刻影响卒中后的认知结局。这一风险不仅存在于收入低、教育少、失业者中,更在特定群体(女性、移民、年轻患者)中加剧。未来卒中康复策略中,应将社会经济状况纳入PSD风险评估与干预考量,推动更公平的认知照护与预防。


 京公网安备 11010502042883号
京公网安备 11010502042883号